Infección del tracto urinario en pacientes hospitalizados con diabetes tipo 2
Henry Tovar1, Bibiana Barragan2, John Sprockel3 y Magda Alba4
Urinary tract infection among hospitalized patients with type 2 diabetes mellitus in Colombia
1Medicina Interna-Endocrinología. Instructor asociado de Endocrinología. Fundación Universitaria de Ciencias de la Salud-Hospital de San José de Bogotá.
2Residente de Medicina Interna de tercer año. Fundación Universitaria de Ciencias de la Salud-Hospital de San José de Bogotá.
3Medicina Interna-Instructor asociado de Medicina Interna. Fundación Universitaria de Ciencias de la Salud- Hospital de San José de Bogotá.
4Médica Epidemióloga-Jefe de División de investigaciones FUCS. Departamento Servicios de Endocrinología y Medicina Interna. Fundación Universitaria de Ciencias de la Salud- Hospital de San José de Bogotá.
Correspondencia a: Dr. Henry Tovar Servicio de Medicina Interna Fundación Universitaria de Ciencias de la Salud-Hospital de San José de Bogotá. Cra. 19 N° 8ª - 32 PBX 599 89 77 Ext. 160 Teléfono: 3538000 Bogotá-Colombia. E mail: htovar7@gmail.com
Recibido: 25-05-2015
Aceptado: 06-11-2015
Background: Urinary tract infection is more common among diabetic patients. Aim: To describe the frequency and features of urinary tract infection among diabetic patients admitted to a medicine service in Colombia. Material and Methods: Review of a database of diabetic patients aged over 18 years, admitted to a Medicine Service in Colombia. The medical records and hospital evolution of those with urinary tract infections were reviewed. Results: Data from 470 patients aged 65 ± 13 years (50% females) were reviewed. Urinary tract infections were detected in 68 (14%), all community acquired. A culture was done in 50 (73%), which was positive in 80%. The most common microorganisms isolated were Escherichia coli and Klebsiella pneumoniae in 52 and 18% respectively. Twenty eight percent of E Coli strains were resistant to extended spectrum beta lactamases and 14% of K pneumoniae strains were resistant to ampicillin. Complications were observed in 28% of these patients and 6% died, mainly due to septic shock. Glycosylated hemoglobin levels in patients with and without urinary tract infection were 9.2 and 8.5% respectively (p = 0.016). Conclusions: Urinary tract infection is common among hospitalized diabetic patients and associated with complications and higher mortality.
Key words: Diabetes mellitus, urinary tract infections, glycosylated hemoglobin, testing microbial, antibacterial sensitivity.
La diabetes mellitus tipo 2 (DM2) es considerada una de las amenazas emergentes más grandes para la salud en el siglo XXI. Se estima que habrá 380 millones de personas con DM2 en 20251. En Latinoamérica, Colombia es el segundo país con mayor prevalencia de diabetes mellitus (DM) con 2.192 millones de afectados. En pacientes con DM2 la prevalencia de infección del tracto urinario (ITU) es 184,4/1.000 pacientes al año, por lo que la probabilidad de experimentar ITU es 1,5 veces más alta, observándose predominio por el sexo femenino, con un aumento de tres veces el número de hospitalizaciones por pielonefritis aguda entre las mujeres (10,8% vs 3,3%)2.
Se considera que este aumento en la frecuencia de ITU en la población con DM2, se da como resultado de una alteración en la inmunidad humoral y celular3,4. Se ha encontrado en algunos estudios que cuando existe un mal control metabólico, se produce glicación de inmunoglobulinas, lo cual va en proporción directa al aumento de la HbA1c y repercute en un daño de la función biológica de los anticuerpos4, por lo que podríamos pensar que un paciente con DM2 con mal control metabólico, se encuentra en mayor riesgo de presentar complicaciones de tipo infeccioso, tal como la ITU.
El objetivo de este estudio es describir las características clínicas, microbiológicas y presencia de complicaciones en pacientes con ITU y DM2, que se hospitalizaron por Medicina Interna entre octubre de 2010 y agosto de 2013 en el hospital de San José, Bogotá, Colombia.
Metodologia
Se realizó un subanálisis de la cohorte de pacientes adultos ≥ 18 años que ingresaron al Servicio de Hospitalización de Medicina Interna con diagnóstico de DM2 quienes fueron seguidos hasta el alta hospitalaria5. Se definió ITU desde el punto de vista clínico, como la presencia de signos y síntomas sugestivos de ITU, clasificándola como adquirida en la comunidad y nosocomial, la primera la que se presenta antes de 48 h del ingreso hospitalario y la segunda 48 h después del ingreso hospitalario.
A partir de la base de datos existente se analizaron características clínicas, datos de la HbA1c, frecuencia de diagnóstico de ITU y complicaciones: choque séptico, bacteriemia, absceso perirenal, descompensación de DM2 e infarto agudo al miocardio. Se registró el ingreso a cuidados intensivos y la mortalidad intrahospitalaria. En los pacientes con diagnóstico de ITU se documentó motivo de consulta, estado clínico de ingreso, antibioticoterapia instaurada, solicitud de urocultivo, cambios en el tratamiento antibiótico, aislamiento microbiológico, antibiograma y realización de ecografía renal.
Se estudiaron los reportes de aislamiento microbiológico y el patrón de resistencia fue clasificado en tres grupos: sensibilidad usual, BLEE y AMPc. Al ingreso hospitalario se realizó hemoglobina glucosilada (HbA1c), para el análisis se definió buen, pobre y mal control metabólico los niveles < 7%, de 7% a 9% y > 9%, respectivamente.
El análisis estadístico se realizó con STATA 13®. Las variables cuantitativas se describen con medidas de tendencia central y dispersión y las variables cualitativas en términos de frecuencias absolutas y relativas. Para evaluar la asociación entre niveles de HbA1c y presencia de ITU se utilizó la prueba T de Student y se definió un valor estadísticamente significativo p < 0,05. El protocolo fue evaluado y aprobado por el comité de investigaciones y ética de la Fundación Universitaria de Ciencias de la Salud-FUCS.
Resultados
Se analizaron datos de 470 pacientes que ingresaron con diagnóstico de DM2. La edad promedio 65,2 años (DE 13), 52% mujeres. El 14,4% (n = 68) tenían ITU al ingreso, no se documentaron ITU nosocomiales.
Entre los pacientes con ITU la proporción de mujeres fue mayor (75% vs 48%; p < 0,01), los niveles de HbA1c eran más altos 9,2% vs 8,5%; diferencia de medias 0,64% (IC 95% = 0,12% a 1,16%; p = 0,016). El tiempo de evolución de la DM2 fue superior 13,6 vs 10,2 años, diferencia de medias 3,4 años (IC 95% = 1,13 a 5,6; p = 0,03) (Tabla 1 y Figura 1).
Los motivos de consulta más frecuentes fueron los síntomas irritativos y la fiebre, con 33,8% (23/68) y 27,9% (19/68) respectivamente. Al ingreso 61,7% (42/68) presentaban SIRS (Síndrome de respuesta inflamatoria sistémica). La ecografía renal fue realizada en el 70,5% (n = 48) encontrándose alteraciones estructurales en el 31,2% (n = 15) y hallazgos sugestivos de pielonefritis en un 4,4% (n = 3) (Tabla 2). Se les realizó urocultivo al 73,5% (50/68) de los pacientes con ITU y se logró aislamiento microbiológico en el 80% (40/50), con lo cual se realizó cambios en la terapia antibiótica en el 24,9% (17/50) de pacientes.
Tabla 1 Descripción demográfica y clínica de los pacientes
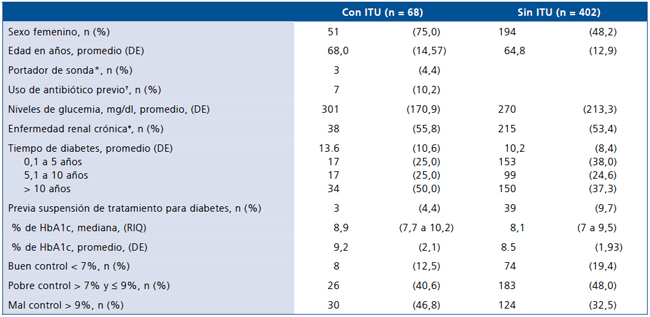
*Presencia de cateterismo vesical 10 días previos a la ITU. †Uso de antibioticoterapia de amplio espectro en la semana anterior al ingreso hospitalario. ‡Tasa de filtración glomerular (TFG) < 60 ml/min /1,73 m2, con tasa de filtración glomerular calculada a partir de la fórmula de Cockroft Gault, con valores expresados en ml/min/1,73 m2.
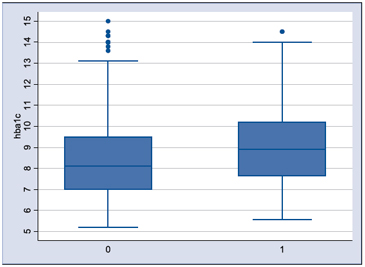
Figura 1. Gráfica de barras y bigotes que muestra la relación entre la mediana y rango intercuartílico de los niveles de HbA1c en pacientes con (1) y sin (0) ITU.
Tabla 2. Presentación clínica y hallazgos paraclínicos e imaginológicos en pacientes con ITU n = 68
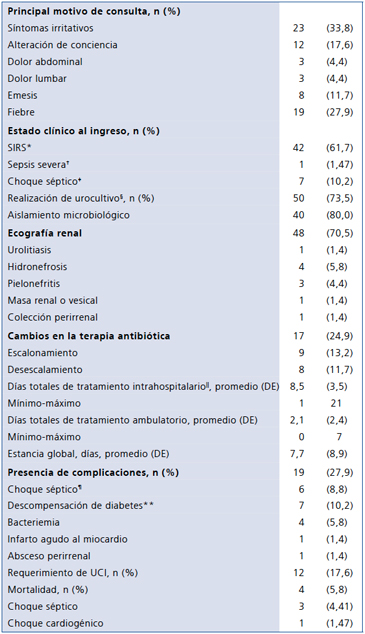
*Síndrome de respuesta inflamatoria sistémica, dado por la presencia de 2 criterios entre FC > 90 lpm, FR > 20 rpm, leucocitos > 12.000 o < 4.000 o T° > 38 °C o < 36 °C. †Sepsis más un signo de disfunción o hipoperfusión de algún órgano. ‡Sepsis grave en que persiste la hipotensión a pesar de la adecuada reposición de líquidos (20-30 ml/kg de expansor de volumen o 40-60 ml/kg de solución cristaloide) y que obliga a realizar tratamiento con agentes inotrópicos y/o vasopresores. §Se realizó urocultivo únicamente en pacientes con SIRS, sepsis severa y choque séptico. ||Se encontraron algunos tratamientos de duración de 1 día, debido a fallecimiento del paciente. **Se incluyeron estado hiperosmolar, estado cetoacidótico e hipoglicemia. ¶Presencia de choque séptico como consecuencia de ITU.
La media de días de antibioticoterapia fue 8,5 días (DE 3,5), rango 1 a 21 días. En la mitad de los pacientes se continuó el tratamiento de manera ambulatoria durante un promedio de 2,1 días (DE 2,4), rango de 1 a 7 días. La estancia global fue de 7,7 días en promedio (DE 8,9); no se encontraron diferencias en el tiempo mediano de estancia hospitalaria entre los paciente con y sin ITU (p = 0,76). Las complicaciones se presentaron en un 27,9% (n = 19) siendo el choque séptico y la bacteriemia las más frecuentes, con un 8,8% (n = 6) y un 5,8% (n = 4) respectivamente; de estos el 52,6% (n = 10) tuvieron como comorbilidad importante ERC (enfermedad renal crónica) en estadios IV y V.
Un 17,6% (n = 12) requirió manejo en cuidados intensivos; el 5,8% (n = 4) falleció, tres de ellos por choque séptico y uno presentó un evento coronario agudo el mismo día del ingreso, estos con un mayor tiempo promedio de DM2 (20 años). El 10,3% (n = 7) cursaron con un choque séptico, el 52,7% (n = 4) tuvo un mal control metabólico y su mortalidad fue de 42,8% (n = 3). Entre los casos mortales se encontró E. coli BLEE en un caso, un 75% (n = 3) cursaba con ERC estadio IV y V, con HbA1c que están de 6,8 a 8,1%.
Se obtuvo aislamiento microbiológico en 80% (n = 40) de los urocultivos realizados, siendo los gérmenes más frecuentes E. coli y K. pneumoniae en un 52,5% (n = 21) y un 17,5% (n = 7) y en cuanto al patrón de resistencia E. coli tuvo un 24,8% (n = 9) de betalactamasas de espectro extendido (BLEE) y K. pneumoniae de 14,2% de AMPc (n = 1). De la población con documentación de BLEE el promedio de edad fue de 68 años, la mayoría con DM2 de larga data (> 20 años), en un 44,4% (n = 4) requiriendo escalonamiento, a carbapenémicos y en un caso a piperacilina tazobactam, un 55,5% (n = 5) presentó complicaciones como choque séptico y descompensación DM2 y se registró una muerte por choque séptico. En la población con AMPc, hubo un promedio de edad de 70 años, 75% (n = 3) requirió escalonamiento a carbapenémicos, un ingreso a UCI y sin registro de muertes.
En cuanto al tratamiento recibido, los antibióticos empíricos
intrahospitalariamente más utilizados fueron cefazolina
en 57,3% (n = 39) y piperacilina tazobactam en
27,4% (n = 19); posterior al resultado del urocultivo se
realizó escalonamiento en un 13,2% (n = 9), con uso de
cefazolina en 33,8% (n = 23), cefalexina en 25% (n = 17),
piperacilina tazobactam en 14,7% (n = 10) y ertapenem en
11,7% (n = 8). En cuanto al manejo ambulatorio cefalexina
fue el más frecuentemente utilizado en un 42,6% (n = 29).
Discusión
La mayor parte de las publicaciones relacionadas
con ITU en población diabética, se refiere a pacientes de
sexo femenino y con mal control metabólico, así mismo
encontramos series que describen pacientes diabéticos
en relación al aumento de frecuencia de presentación
de infecciones a nivel general; nuestra serie muestra un
patrón muy similar a este comportamiento. Existe una
mayor frecuencia de ITU en pacientes de sexo femenino
siendo en nuestro estudio el 75% de la población, lo
cual concuerda con la mayoría de los trabajos realizados,
como Chaudhary, que reporta una prevalencia de
ITU en sexo femenino de 62,5%6 y la serie de Adeyeba
de 61,9%7.
En los pacientes con ITU encontramos que un 48,6% estuvo en rango de mal control metabólico (HbA1c > 9%), datos mayores a los reportados en el estudio de Nkumbe donde fue de 34,1%8, diferencia que se podría explicar dado que este último estudio, incluye población proveniente de un centro ambulatorio de control de diabetes, por tanto, se podría asumir que se trata de pacientes mejor controlados con respecto a aquellos que requieren un ingreso hospitalario como en nuestro estudio.
Las manifestaciones clínicas al ingreso más frecuentes fueron los síntomas irritativos en un 33,8%, siendo menor a lo encontrado en la serie de Simkhada con un 90%9, diferencia que podría explicarse si bien por un subregistro, también por la edad de nuestra población que es en promedio 10 años mayor, podría explicar cuadros asintomáticos o la presencia de sintomatología inespecífica10,11.
En nuestro estudio, en el 80% de los urocultivos realizados se obtuvo aislamiento microbiológico, cifra más alta que la obtenida en otras series como en la de Acharya12 y la de Thair13 en las que reportan un 34,5% y 69,7% respectivamente. Los gérmenes que encontramos, en su mayoría son uro patógenos típicos, siendo E. coli el microorganismo más frecuente (64,5%), seguido de Klebsiella sps (22,6%), datos que son concordantes con varias series como la de Saber que encontró E. coli en el 54,1%14, Acharya12 que encontró E. coli y K. pneumoniae en un 52,5% y un 17,5% respectivamente, Aswani15, en donde la tasa de aislamiento de E. coli fue de 64,6% y Klebsiella sps en 12,1%, Chaudhary con 55% de E. coli y K. pneumoniae en 17,5%6.
En cuanto al antibiograma se encontró para E. coli un 24,8% de BLEE y para K. pneumoniae un 14,2% de AMPc, siendo nuestros datos diferentes a los encontrados en la serie de Sowmya, donde se vio un 39% y un 30% respectivamente16, así como Eshwarappa17, donde se evidencia 42,2% y 9,6% respectivamente, lo cual puede ser justificado dado los cambios en el patrón de resistencia según la epidemiología de cada hospital y localidad, así mismo según el tipo de etiología de ITU.
No se encontraron mayores diferencias en cuanto a uropatógenos aislados, ya que en el reporte de Grebo con datos de 2001-2013, documentan E. Coli en un 64% siendo la bacteria más aislada en paciente con ITU y en cuanto al patrón de resistencia llama la atención que la frecuencia de E. Coli BLEE en nuestra población de estudio, es superior a lo reportado por Grebo (9,4% vs 24,8%)18, lo que podría explicarse porque en la población de Grebo incluyen población pediátrica y adulta, además de que nuestra población es de mayor edad, con DM2 y que pueden haber utilizado antibióticos de manera previa, lo que hace que la población de nuestro estudio sea de mayor riesgo para presentar infecciones por bacterias con un mayor perfil de resistencia antibiótica.
Hoy en día continúa siendo motivo de controversia si la presencia de ITU en pacientes con diabetes mellitus, se considera ITU complicada o no complicada, considerando que nuestro estudio puede aportar datos con los cuales dirigir la terapia antibiótica inicial teniendo en cuenta que se trata de pacientes que sí bien presentan uropatógenos usuales, estos si tienen un patrón de resistencia importante, provocando en estos pacientes una alta frecuencia de complicaciones y mortalidad.
Conclusión
En la población DM2, se encuentra un aumento de la frecuencia de ITU que podría asociarse al mal control metabólico evaluado con niveles de HbA1c, encontrándose que los gérmenes productores más aislados fueron E. coli y K. pneumoniae y su patrón de resistencia, complicaciones y mortalidad es alto.
Referencias bibliográficas
- Avard DYF. 2008. Genetic factors for type 2 diabetes: scientific advances of the DGDG project. Clinical practice, Research and studies Type 2 Diabetes 53 (1): 31-33.
- Nicolle LE, Henderson E, Bjornson J, McIntyre M, Harding GK, MacDonell JA. 1987. The association of bacteriuria with resident characteristics and survival in elderly institutionalized men. Ann Intern Med 106 (5): 682-686. Epub 1987/05/01.
- Muller LM, Gorter KJ, Hak E, Goudzwaard WL, Schellevis FG, Hoepelman AI, et al. 2005. Increased risk of common infections in patients with type 1 and type 2 diabetes mellitus. Clinical infectious diseases : an official publication of the Infectious Diseases Society of America 41 (3): 281-288. Epub 2005/07/12.
- Peleg AY, Weerarathna T, McCarthy JS, Davis TM. 2007. Common infections in diabetes: pathogenesis, management and relationship to glycaemic control. Diabetes/metabolism research and reviews 23 (1): 3-13. Epub 2006/09/09.
- Osuna M, Rivera MC, Bocanegra CJ, Lancheros A, Tovar H, Hernández JI, et al. 2014. Caracterización de la diabetes mellitus tipo 2 y el control metabólico en el paciente hospitalizado. Acta Med Colomb 39 (4): 344-351.
- Chaudhary BL, Chandra C, Shukla S. 2014. Bacteriology of urinary tract infection and antibiotic susceptibility pattern among diabetic patients. Int J Bioassay 3 (8): 3224-3227.
- Adeyeba OA, Adesiji YO, Omosigho PO. 2007. Bacterial Urinary Tract Infections in Patients with Diabetes Mellitus. Int J Trop Med 2 (3): 89-92.
- Ajebe NF, Chongsi ME, Francis MJ, Tanjeko AT, Kwenti TE. 2014. Glycemic Control and Urinary Tract Infection in Diabetes Mellitus: A Cross Sectional Study. RRJMHS 3 (1): 83-88.
- Simkhada R. 2013. Urinary tract infection and antibiotic sensitivity pattern among diabetics. Nepal Med Coll J 15 (1): 1 -4. Epub 2014/03/07.
- Beveridge LA, Davey PG, Phillips G, McMurdo ME. 201 1. Optimal management of urinary tract infections in older people. Clin Interv Aging 6: 173-180. Epub 2011/07/15.
- Juthani-Mehta M. 2007. Asymptomatic bacteriuria and urinary tract infection in older adults. Clin Geriatr Med 23 (3): 585-5 94, vii. Epub 2007/07/17.
- Acharya D, Bogati B, Shrestha GT, Gyawali P. 2015. Diabetes mellitus and Urinary Tract Infection: Spectrum of Uropathogens and their Antibiotic Sensitivity Pattern. JMMIHS 1 (4): 24-28.
- Tahir N, Uddin QT. 2009. Frequency of urinary tract infection in diabetic females. KUST Med J 1 (2): 55-58.
- Saber H, Lovely Barai L, Ashraful HJ, Alam JS, Begum J.
2010. The Pattern of Organism Causing Urinary Tract Infection in
Diabetic and Non Diabetic Patients in Bangladesh. Bangladesh J
Med Microbiol 4: 6-8. - Aswani SM, Chandrashekar U, Shivashankara K, Pruthvi B. 2014. Clinical profile of urinary tract infections in diabetics and non-diabetics. Australas Med J 7 (1): 29-34. Epub 2014/02/26.
- Sowmya S, Lakshmidevi N. 2013. Antibiotic susceptibility pattern of urinary tract infection causing pathogens isolated from diabetic patients. International Journal of Development Researc h 3 (8): 16-22.
- Eshwarappa M, Dosegowda R, Aprameya IV, Khan MW, Kumar PS, Kempegowda P. 2011. Clinico-microbiological profile of urinary tract infection in south India. Indian journal of nephrology 21 (1): 30-36. Epub 201 1/06/10.
- Grebo. 2014. Contención de la resistencia bacteriana. Boletín Grebo 6: 29.