Dislipidemia en niños y adolescentes con historia familiar de enfermedad cardiovascular precoz
Paulina Bustos A.1,a, Claudia Radojkovic N.1,b, Luis Pérez P.2, Katia Sáez C.3,c, Carol Cleveland P.4, Carolina Friz A.4, María Eugenia Castro M.4, Esteban Arévalo C.4, Andrea Sánchez R.1,b y Sylvia M. Asenjo M.4
Dyslipidemia in children and adolescents with a family history of early cardiovascular disease
1Departamento Bioquímica Clínica e Inmunología, Facultad de Farmacia, Universidad de Concepción.
2Facultad de Medicina, Universidad de Concepción.
3Departamento Estadística, Facultad de Ciencias Físicas y Matemáticas, Universidad de Concepción.
4Departamento de Pediatría, Facultad de Medicina, Universidad de Concepción.
aQuímico Farmacéutico.
bBioquímico.
cIngeniero Matemático.
Correspondencia:
Paulina Bustos Araya
Dpto. Bioquímica Clínica e Inmunología. Facultad de Farmacia, Casilla 237. Universidad de Concepción.
Teléfonos: 56 41 2203022 / 56 41 2204439
Fax: 56 41 2207086
pbustos@udec.cl
Recibido: 17-07-2017
Aceptado: 04-09-2017
Introduction: In Chile, cardiovascular diseases (CVD) represent the first cause of mortality. The risk of CVD is greater if other factors are associated, among which the family history of CVD acquires special relevance due it represents an independent risk factor of atherogenesis. Aim: To evaluate cardiovascular risk markers: lipid profile, hsCRP and nutritional status in children and adolescents with positive family history of early cardiovascular disease. Subjects and Materials: Descriptive-transversal study. 138 children and adolescents with a mean age of 13,1 ± 5,4 years were studied. Anthropometric measurements, blood pressure, lipid profile and hsCRP were evaluated. Results: Dyslipidemia was found in 55,1% of the studied population, that was mainly characterized by hypertryglyceridemia and decreased levels of HDL-chol (39,1%). In the total of dyslipidemic subjects, 10,5% showed 3 altered lipid parameters (total chol, tryglicerides and HDL-chol), 22,4% presented 2 parameters that were out the reference range (tryglicerides and HDL-chol) and the 34,2% had only one lipid parameter altered (low levels of HDL-chol or hypertriglyceridemia). Dyslipidemia was observed in 69,1%, of the overweight and obese population and it was 40,6% in the normal weight subjects. hsCRP concentrations were higher in dyslipidemic and overweight and obese individuals. Conclusions: Dyslipidemia was highly frequent in children and adolescents with positive family history of early CVD and even higher in those overweight and obese subjects. These findings support the screening of dyslipidemia in children and adolescents with positive family history of early CVD.
Key words: Dyslipidemia, infant and juvenile population, family history of early CVD.
Introducción
Las enfermedades cardiovasculares (ECVs) lideran la morbilidad y mortalidad en los países desarrollados. En Chile constituyen la primera causa de mortalidad y representan aproximadamente dos tercios de todas las causas de muerte. Los principales componentes de la mortalidad por ECVs son las enfermedades isquémicas del corazón y las cerebrovasculares1,2.
La aterosclerosis es el proceso patológico subyacente de la ECV. Diferentes factores contribuyen a su desarrollo, siendo las dislipidemias de gran relevancia en el inicio y desarrollo de este proceso. Si bien la aterosclerosis se manifiesta clínicamente en la vida adulta, diversos estudios anatomopatológicos, epidemiológicos y clínicos han puesto en evidencia que este proceso comienza en la niñez y progresa en forma gradual y silenciosa hasta expresarse en la edad adulta3. Además, se ha demostrado que la aterosclerosis en edades tempranas está determinada por los mismos factores de riesgo presentes en los adultos como son: sobrepeso y obesidad, hipertensión arterial, diabetes mellitus, entre otros4.
El riesgo de desarrollar ECV es mayor cuando múltiples factores de riesgo están presentes, ya que contribuyen a una rápida progresión del proceso aterosclerótico. En este contexto, adquiere importancia el antecedente de historia familiar de ECV precoz, la que representa la combinación de factores genéticos, bioquímicos y ambientales. Se considera ECV precoz, aquella que ocurre en hombres menores de 55 años y mujeres menores de 60 años, y constituye un factor de riesgo cardiovascular independiente para su descendencia.
Desde el año 2002, el National Cholesterol Education Program (NCEP) estableció la pesquisa de dislipidemia en población pediátrica con antecedente de ECV precoz5, lo que fue ratificado por el Expert Panel on Integrated Guidelines for Cardiovascular Health and Risk Reduction in Children and Adolescents6, donde además, propone la pesquisa universal de dislipidemia a los 11 y 20 años de edad. La identificación de dislipidemias en niños y adolescentes permite establecer medidas oportunas de manejo nutricional, promoción de la actividad física e intervención farmacológica, en los casos que lo requieran.
El objetivo del presente estudio fue evaluar marcadores de riesgo cardiovascular: perfil lipídico, proteína C reactiva ultrasensible (PCRus) y estado nutricional en niños y adolescentes con historia familiar de ECV precoz demostrada.
Sujetos y Métodos
Sujetos
Estudio descriptivo de corte transversal, en el cual se evaluó un total de 138 niños y adolescentes de edad promedio de 13,1 ± 5,4 años (77 sexo femenino y 61 sexo masculino), con historia familiar de ECV precoz demostrada, cuyos padres y parientes de primer grado se controlaron en el Centro Cardiovascular (CCV) del Hospital Regional Guillermo Grant Benavente de Concepción. La ECV precoz demostrada se define como infarto agudo al miocardio y/o revascularización coronaria percutánea o quirúrgica en hombres menores de 55 años y mujeres menores de 60 años.
Se invitó a participar a los pacientes atendidos en el CCV, entre los años 2014 y 2016, lográndose contactar el 40%. De este grupo, un 70% aproximadamente de los pacientes que tenían hijos o nietos aceptó participar. Además, esta convocatoria se difundió a través de afiches, trípticos y medios de comunicación como radio y televisión. Los interesados se contactaron vía correo electrónico o telefónicamente con nuestro equipo y, una vez verificados los criterios de inclusión, participaron en el estudio, previo consentimiento informado firmado por padres o tutores. Además, los mayores de 10 años firmaron el asentimiento y los mayores de 18 años firmaron el consentimiento informado.
Este estudio respetó las normas éticas establecidas en la Declaración de Helsinki y cuenta con la aprobación del Comité Ético-Científico del Servicio de Salud Concepción y el Comité de Ética de la Facultad de Medicina, Universidad de Concepción.
Mediciones de parámetros antropométricos
Los escolares participantes fueron medidos en posición vertical con estadiómetro de precisión 0,1 cm y pesados en balanza TANITA. Se calculó el índice de masa corporal (IMC) (kg/m2), su percentil de acuerdo a tablas del CDC7 y el z-score. Se midió la circunferencia de cintura con cinta métrica inextensible con precisión de 0,1 cm. La presión arterial se determinó con equipo digital (WelchAllynConnex® ProBP™ 3400), en posición sentado, en tres oportunidades y se obtuvo el promedio de las presiones sistólicas y diastólicas. Se consideró hipertensión arterial sistólica o diastólica cuando era superior al percentil 958.
Análisis del perfil lipídico y PCRus
Para la determinación de los parámetros bioquímicos, se colectó 12 mL de sangre por punción venosa en ayunas. Las muestras de suero y plasma fueron alicuotadas y almacenadas a -20 ºC. El colesterol total (col-total), colesterol HDL (col-HDL) y triglicéridos (TG) se midieron utilizando métodos espectrofotométricos en equipo automatizado (Respons 920, Diasys Diagnostic Systems International). El colesterol-LDL (col-LDL) se calculó por fórmula de Friedewald y el colesterol no-HDL(col-no-HDL) correspondió a la diferencia entre col-total y col-HDL. Los valores de referencia son: col-total < 200 mg/dL, col-HDL ≥ 40 mg/dL, col-LDL < 130 mg/dL, col-no-HDL < 145 mg/dLy TG < 100 mg/dL para niños menores de 10 años y < 130 mg/dL para niños mayores de 10 años6.
El estado inflamatorio se evaluó a través de la cuantificación de PCRus, considerando riesgo cardiovascular alto concentraciones mayores a 3 mg/L, moderado riesgo de 1 a 3 mg/L y valores inferiores a 1 mg/L como bajo riesgo9.
Análisis estadístico
Se utilizó el software SPSS versión 24. Las variables numéricas fueron representadas por sus medidas de tendencia central y de dispersión, y las categóricas por su frecuencia y porcentaje. Se utilizó el test t de Student para grupos independientes (test U de Mann-Whitney) para comparar los grupos. Se verificó la normalidad de las variables mediante la prueba de Kolmogorov-Smirnov. En todos los casos, se utilizó un nivel de significancia de 0,05.
Resultados
Los parámetros clínicos, antropométricos y bioquímicos del total de la población de 138 niños y adolescentes con antecedente de ECV precoz demostrada, se presentan en la Tabla 1. Al comparar los resultados obtenidos entre ambos sexos, sólo se encontraron diferencias significativas en el col-total, col-LDL, TG y col-no-HDL, siendo todos estos valores mayores en la población femenina. La presión arterial sistólica promedio fue significativamente mayor en los hombres.
Del total de la población, el 55,1% presentó dislipidemia, caracterizada preferentemente por niveles elevados de TG y disminuidos de col-HDL, que alcanzan el 39,1% en ambos casos (Figura 1). Valores elevados de col-total y de col-no-HDL mostraron una prevalencia del 13,8%; la menor prevalencia, que correspondió a un 6,5%, se observó en niveles de col-LDL ≥ 130 mg/dL.
Tabla 1. Parámetros clínicos, antropométricos y valores del perfil lipídico de la población reclutada
Variable |
Población total |
Población femenina |
Población masculina |
Valor p |
|||
| Media (DE) | Mediana (Q1-Q3) | Media (DE) | Mediana (Q1-Q3) | Media (DE) | Mediana (Q1-Q3) | ||
| Edad (años)* | 13,1 (5,4) | 13,0 (10,0-18,0) | 13,3 (5,3) | 13,0 (10,9-18,0) | 12,8 (5,6) | 13,0 (9,0-16,0) | 0,647 |
| IMC (kg/m2)& | 22,7 (5,2) | 22,2 (18,8-25,4) | 23,4 (5,0) | 22,7 (19,6-25,5) | 21,9 (5,3) | 20,7 (18,0-25,0) | 0,090 |
| IMC z-score& | 0,90 (1,14) | 1,01 (0,28-1,74) | 1,04 (0,89) | 1,12 (0,44-1,77) | 0,74 (1,37) | 0,94 (0,18-1,74) | 0,143 |
| Circunf. cintura (cm)& | 76,5 (16,3) | 74,8 (66,0-86,5) | 77,6 (15,0) | 76,0 (69,0-88,0) | 75,2 (17,8) | 74,0 (63,5-85,0) | 0,403 |
| PAS (mmHg)& | 111 (12) | 109 (103-120) | 109 (11) | 108 (103-116) | 113 (14) | 112 (102-121) | 0,040 |
| PAD (mmHg)* | 69 (8) | 68 (63-73) | 68 (7) | 68 (63-73) | 69 (9) | 69 (63-73) | 0,421 |
| Col. total (mg/dL)* | 156 (48) | 149 (126-176) | 163 (45) | 161 (130-183) | 148 (50) | 145 (123-163) | 0,013 |
| Col-LDL (mg/dL)& | 86 (38) | 81 (62-101) | 90 (34) | 90 (64-103) | 81 (42) | 72 (61-93) | 0,022 |
| Col-HDL (mg/dL)* | 47 (12) | 48 (38-55) | 48 (12) | 48 (41-55) | 46 (13) | 47 (36-55) | 0,378 |
| TG (mg/dL)* | 115 (66) | 102 (74-135) | 125 (66) | 110 (80-150) | 102 (64) | 92 (65-123) | 0,011 |
| Col-no-HDL (mg/dL)* | 109 (43) | 115 (38) | 108 (90-133) | 102 (47) | 93 (76-110) | 0,004 | |
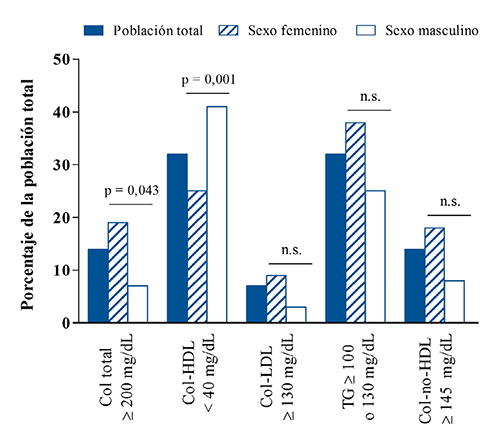
El porcentaje de dislipidemia fue de 58,4% para la población femenina y de 50,8% para la población masculina (p = 0,394). Se observó que las alteraciones predominantes fueron la concentración de col-HDL < 40 mg/dL, siendo significativamente más frecuente en los niños (p = 0,001), y niveles elevados de TG particularmente en las niñas (p = 0,164) (Figura 1). En relación al col-total, se encontró una mayor prevalencia de niveles elevados en la población femenina respecto a la masculina (p = 0,043). Un mayor número de niñas presentó valores de col-no-HDL ≥ 145 mg/dL sin mostrar diferencia significativa.
Al considerar a los sujetos dislipidémicos, se observó que el 10,5% presentó 3 parámetros lipídicos alterados (col-total, TG y col-HDL) y en el 22,4% se encontraron 2 de ellos fuera del rango normal (TG y col-HDL). El mayor porcentaje presentó alteración de solo un parámetro lipídico, correspondiente a la disminución de col-HDL en un 34,2% y a la presencia de hipertrigliceridemia en un 18,4% de esta población.
De acuerdo al estado nutricional en el total de la población,se observó que un 46,4% correspondió a sujetos normopeso, de los cuales el 40,6% presentó dislipidemia. El 49,3% presentó malnutrición por exceso y se encontró dislipidemia en el 69,1%. Del total de la población, sólo el 4,3% fue categorizado como bajo peso.
En relación a la concentración promedio de PCRus, ésta fue de 0,41 ± 1,15 mg/L en los niños que no presentaron dislipidemia y de 1,01 ± 1,85 mg/L (p = 0,163) en aquellos portadores de dislipidemia. Al considerar el estado nutricional se encontró que la concentración promedio de PCRus, en los escolares normopeso con dislipidemia, mostró un aumento en relación a los no portadores de dislipidemia, pero se mantuvo en valores menores a 1 mg/L, es decir, bajo riesgo cardiovascular (Tabla 2). En los niños y adolescentes con sobrepeso y dislipidemia los valores de PCRus alcanzaron una concentración promedio relacionada a riesgo cardiovascular moderado, en comparación a igual condición nutricional, pero no portadora de dislipidemia. En los escolares obesos con o sin dislipidemia, no se encontró diferencias en los valores de PCRus y ambos grupos presentaron concentraciones asociadas a riesgo cardiovascular moderado. En aquellos de bajo peso, los valores de PCRus se asociaron a bajo riesgo cardiovascular, independiente de la presencia de dislipidemia.
Tabla 2. Concentración promedio de PCRus, según estado nutricional y presencia de dislipidemia
| Categoría nutricional | n | Presencia de dislipidemia | PCRus (mg/L) |
| Bajo peso | 3 | No | 0,30 ± 0,36 |
| 3 | Sí | 0,27 ± 0,46 | |
| Normopeso | 38 | No | 0,20 ± 0,36 |
| 26 | Sí | 0,79 ± 2,13 | |
| Sobrepeso | 10 | No | 0,47 ± 1,22 |
| 16 | Sí | 1,39 ± 2,34 | |
| Obeso | 11 | No | 1,14 ± 2,34 |
| 30 | Sí | 1,06 ± 1,33 |
Discusión
La dislipidemia en niños y adolescentes no se considera una enfermedad, pero representa un factor de riesgo de aterosclerosis y puede contribuir a la enfermedad coronaria en la edad adulta10. En la población de niños y adolescentes con antecedente de historia familiar de ECV precoz demostrada participante en este estudio, se encontraron valores promedios normales de los parámetros del perfil lipídico, tanto en mujeres como en hombres. Si bien estos valores fueron significativamente mayores en el sexo femenino, no corresponden a concentraciones asociadas a riesgo cardiovascular. En general, los valores promedios encontrados son similares a los reportados en un estudio transversal de 3.325 escolares de 10 a 14 años de edad, realizado en una comuna de Santiago, excepto en la concentración de TG que fue de 93 ± 60 mg/dL en esa población y de 115 ± 66 mg/dL en nuestro estudio11. En ambas poblaciones existe coincidencia en las concentraciones significativamente más altas de TG en la población femenina.
En este estudio, la dislipidemia estuvo presente en más de la mitad de la población, predominando aquella caracterizada por valores elevados de TG y disminuidos de col-HDL. Esta asociación, definida como dislipidemia aterogénica, presente desde edades tempranas ha demostrado ser predictora de manifestaciones clínicas de aterosclerosis en el adulto3,12. La prevalencia de dislipidemia aterogénica del 22,4% en la población en estudio fue mayor a la cifra del 15% encontrada en una población de niños referidos a una clínica de atención pediátrica especializada en lípidos12. Es importante señalar que en dicha publicación los autores indican que la cifra descrita no es representativa de la prevalencia de dislipidemia aterogénica en población general infantil, y sugieren que en niños con perfil lipídico alterado el fenotipo de dislipidemia aterogénica es más frecuente que el de hipercolesterolemia. La dislipidemia aterogénica se caracteriza también por la presencia de partículas de LDL pequeñas y densas, las que no fueron motivo de análisis en este estudio.
En la población de niños y adolescentes estudiada, se encontró un alto porcentaje con malnutrición por exceso (49,3%), situación epidemiológica descrita en los últimos años y coincidente con datos aportados por agencias como la OCDE (Organisation for Economic Cooperation and Development) que sitúa a Chile, junto a Brasil y México, entre los países con mayor sobrepeso y obesidad infantil. En este grupo, la prevalencia de dislipidemia alcanzó un 69,1%, cifra que puede estar influenciada por la patología de base. Sin embargo, cabe destacar que en la población normopeso de niños y adolescentes con historia familiar de ECV precoz, un alto porcentaje también presentó dislipidemia (40,6%). Es importante señalar que los factores de riesgo cardiometabólicos son más frecuentes en los niños con sobrepeso y obesidad que en aquellos normopeso13. En una población de 8.579 niños y adolescentes, se encontró un mayor riesgo cardiometabólico a mayor severidad de la obesidad, tanto en hombres como mujeres, siendo mayores los riesgos asociados a niveles bajos de col-HDL, hipertensión arterial y elevados niveles de TG13.
La inflamación es un proceso requerido para el inicio y desarrollo de la aterosclerosis y la PCRus representa un marcador inflamatorio que se relaciona con su patogénesis y, por ende, con la ECV14. Numerosos estudios han demostrado la asociación entre la concentración de PCRus, niveles de lípidos como col-LDL y riesgo cardiovascular elevado en población adulta, tanto en prevención primaria como secundaria15,16. En el presente estudio, se observó que el total de niños y adolescentes dislipidémicos presentó mayores niveles promedio de PCRus que los no portadores de dislipidemia. Al considerar el estado nutricional, se encontró que en los niños y adolescentes obesos los valores promedios de PCRus se asociaron a riesgo cardiovascular moderado, independiente de la presencia de dislipidemia. Este resultado concuerda con lo reportado en estudios en población infantil, que han demostrado que la obesidad incluso sin complicaciones metabólicas se asocia con un aumento del marcador inflamatorio PCRus17.
En conclusión, la presencia de dislipidemia es altamente frecuente en niños y adolescentes con historia familiar de ECV precoz demostrada, siendo aún mayor en aquellos con malnutrición por exceso, ambas condiciones asociadas a un estado inflamatorio subclínico.
Estos hallazgos avalan la pesquisa de dislipidemia en población infanto-juvenil de alto riesgo cardiovascular y la prevención temprana de la ECV.
Referencias bibliográficas
- Ministerio de Salud. Encuesta Nacional de Salud 2009-2010. Disponible en http://epi.minsal.cl/informes-encuesta-ens/ [consultado en junio de 2017].
- De Ferranti SD. 2012. Childhood Cholesterol Disorders: The Iceberg Base or Nondisease? Med Clin N Am 96: 141-154.
- Magnussen CG, Venn A, Thomson R, Juonala M, Srinivasan SR, Viikari JS, et al. 2009. The association of pediatric low- and
high-density lipoprotein cholesterol dyslipidemia classifications and change in dyslipidemia status with carotid intima-media thickness in adulthood evidence from the cardiovascular risk
in Young Finns study, the Bogalusa Heart study, and the
CDAH (Childhood Determinants of Adult Health) study.
J Am Coll Cardiol 10: 860-869. - Pires A, Sena C, Seica R. 2016. Dyslipidemia and cardiovascular changes in children. Curr Opin Cardiol 31: 95-100.
- Nicklas TA, von Duvillard SP, Berenson GS. 2002. Tracking of serum lipids and lipoproteins from childhood to dyslipidemia in adults: the Bogalusa Heart Study. Int J Sports Med 23 (Suppl 1): 39-43.
- Expert Panel on Integrated Guidelines for Cardiovascular Health and Risk Reduction in Children and Adolescents. 2011. Pediatrics 128; Suppl 5: S213-256.
- Centers for Disease Control and Prevention: CDC Growth Charts: U.S. Disponible en http://www.cdc.gov/growthcharts/data_tables.htm (2009) [consultado en junio de 2017].
- National High Blood Pressure Education Program Working Group on High Blood Pressure in Children and Adolescents. 2004. The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescents. Pediatrics 114 (2 suppl 4th report): 555-576.
- Yeh ET, Willerson JT. 2003. Coming of age of C-reactive protein: using inflammation markers in cardiology. Circulation 107 (3): 370-372.
- Lozano P, Henrikson NB, Morrison CC, Dunn J, Nguyen M,
Blasi PR, et al. 2016. Lipid screening in childhood and adolescence for detection of multifactorial dyslipidemia: evidence report and systematic review for the US preventive services task force. JAMA 316 (6): 634-644. - Barja S, Cordero ML, Baeza C, Hodgson MI. 2014. Diagnóstico y tratamiento de las dislipidemias en niños y adolescentes. Rev Chil Pediatr 85 (3): 367-377.
- Montali A, Truglio G, Martino F, Ceci F, Ferraguti G, Ciociola E,
et al. 2015. Atherogenic dyslipidemia in children: evaluation of clinical, biochemical and geneticaspects. PLoS One 10 (4): e0120099. - Skinner AC, Perrin EM, Moss LA, Skelton JA. 2015. Cardiometabolic risks and severity of obesity in children and young adults. N Engl J Med 373 (14): 1307-1317.
- Chang CJ, Jian DY, Lin MW, Zhao JZ, Ho LT, Juan CC. 2015. Evidence in obese children: contribution of hyperlipidemia, obesity-inflammation, and insulin sensitivity. PLoS One10 (5): e0125935.
- Ridker PM. 2016. A test in context: high-sensitivity C-reactive protein. J Am Coll Cardiol 67 (6): 712-723.
- Yousuf O, Mohanty BD, Martin SS, Joshi PH, Blaha MJ, Nasir K, et al. 2013. High-sensitivity C-reactive protein and cardiovascular disease: a resolute belief or an elusive link? J Am Coll Cardiol 62 (5): 397-408.
- Hursh BE, Fazeli MS, Wang S, Marchant EA, Woo P, Elango R, et al. 2016. Cardiac autonomic function at baseline and under stress and its relationship to circulatory markers of inflammation in obese compared to nonobese children: apilot study. Horm Res Paediatr 85 (5): 339-346.